Geïntegreerde zorg en ondersteuning:
de mens centraal, voorbij de hokjes
Geïntegreerde zorg en ondersteuning is een veelbesproken concept, maar roept in de praktijk vaak vragen en verwarring op. De veelheid aan definities, verwante begrippen, verschillende dimensies en uiteenlopende toepassingen maakt een eenduidige invulling lastig. In deze blog verhelderen we wat er achter dit rijke concept schuilt.


Geïntegreerde zorg en ondersteuning is een veelbesproken concept, maar roept in de praktijk vaak vragen en verwarring op. De veelheid aan definities, verwante begrippen, verschillende dimensies en uiteenlopende toepassingen maakt een eenduidige invulling lastig. In deze blog verhelderen we wat er achter dit rijke concept schuilt.
Wat is geïntegreerde zorg en ondersteuning?
‘Integrated care’ of geïntegreerde zorg en ondersteuning is geen nieuw begrip. Het is een meer dan 30 jaar oud concept en vakgebied, dat de afgelopen tien jaar sterk aan belang heeft gewonnen wereldwijd.
De Wereldgezondheidsorganisatie (2016) omschrijft Integrated People-centred Care als:
“Een benadering waarbij personen een continuüm van promotie-, preventie-, behandelings-, revalidatie- en herstelgerichte diensten ontvangen, gecoördineerd binnen en tussen lijnen en sectoren, en afgestemd op de noden van personen gedurende hun hele leven.”
Een krachtige definitie – maar wat betekent dit in de praktijk? Geïntegreerde zorg en ondersteuning vraagt méér dan beter samenwerken, informatie delen of processen optimaliseren. Het vereist een fundamentele systeemvernieuwing waarin anders denken, anders handelen en anders organiseren centraal staan.
Niet het systeem of het aanbod is het vertrekpunt, maar de mens achter de vraag. Klinkt logisch, maar in een landschap van verkokerde structuren, versnipperde financiering en wetgeving, gedirigeerd door sectorale belangen is dat allesbehalve vanzelfsprekend.
Anders denken: een integrale kijk op mens en gezondheid
Anders denken betekent dat we niet langer vertrekken vanuit de vraag welke zorg iemand nodig heeft, maar vanuit wat iemand nodig heeft om goed te leven. Die bredere kijk op gezondheid is niet nieuw. Al midden vorige eeuw benadrukte de WHO (1948) dit perspectief door gezondheid te omschrijven als een meerlagig concept:
“Een toestand van volledig fysiek, mentaal en sociaal welbevinden, en niet louter de afwezigheid van ziekte of gebrek”.
Ruim zestig jaar later gaf Machteld Huber (2011) dit een meer veerkrachtgerichte invulling. Zij stelde voor om gezondheid te begrijpen als:
“Het vermogen zich aan te passen en eigen regie te voeren, in het licht van fysieke, emotionele en sociale uitdagingen.”
Samen schetsen deze definities een holistisch én dynamisch beeld, waarin welbevinden, levenskwaliteit, veerkracht en eigen regie centraal staan. Anders denken betekent dus: een integrale, levensloopgerichte en domeinoverstijgende kijk op mens en gezondheid.
Dat vraagt om zorg en ondersteuning die vraaggestuurd en persoons- en doelgericht is – vertrekkend vanuit de bio-psychosociale noden, levensdoelen en waarden van mensen zelf, altijd met ruimte voor eigen regie – ook in het omgaan met ziekte of beperking.
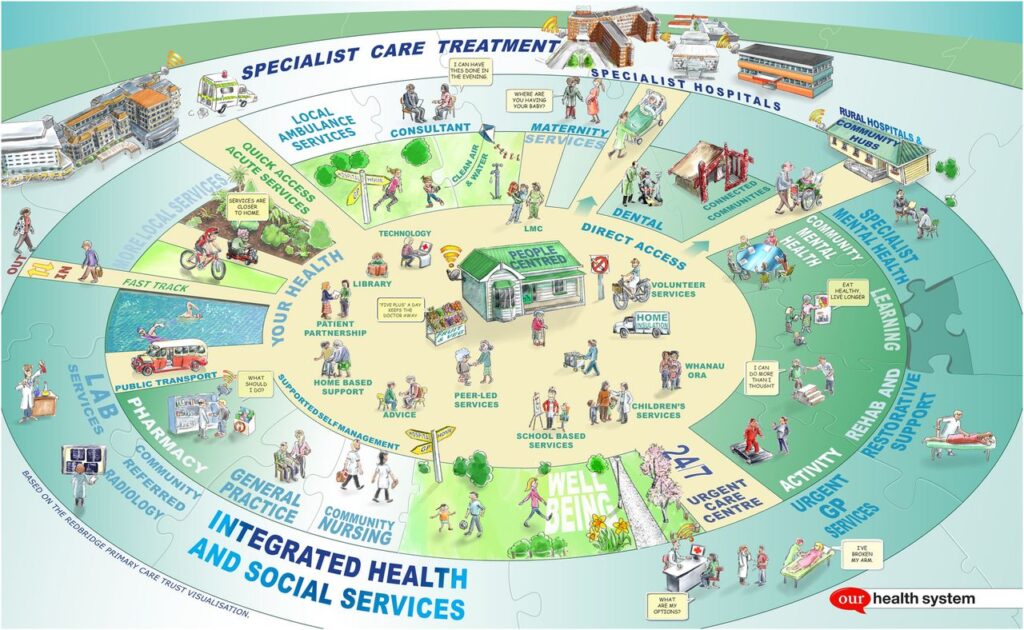
Fundamentele systeemvernieuwing (Gullery & Hamilton , 2015)
Anders handelen: samen voor levenskwaliteit
Anders handelen betekent het doorbreken van traditionele grenzen tussen disciplines, lijnen en sectoren. Het gaat niet alleen om reactief behandelen van ziekte, maar om het proactief bevorderen, behouden en herstellen van gezondheid – in de brede zin van welbevinden en levenskwaliteit. Daarvoor is een breed en evenwichtig palet aan interventies nodig – van promotie tot herstel, zowel fysiek als digitaal, individueel, in groep én populatiegericht, zodat ieders noden een passend antwoord krijgen.
Centraal staat het principe van gedeelde verantwoordelijkheid: personen, hun context én professionals trekken samen op. Dat vraagt om maatwerk, doelgericht handelen en het versterken van eigen regie. Mensen worden erkend en ondersteund als actieve partners in hun gezondheid – met ruimte voor hun eigen keuzes, noden en waarden.
Ook de informele context – mantelzorgers, familie, buren, vrijwilligers – maakt volwaardig deel uit van deze integrale aanpak. Wat iemand nodig heeft, past bovendien zelden binnen de grenzen van één dienst of organisatie. Daarom moeten ook professionele rollen en disciplines onderling verbonden zijn, met het oog op ervaren continuïteit en samenhang door mensen.
De handelingsopgave is helder: niet zorgen vóór, maar zorgen mét, en vooral zorgen dát mensen zich kunnen ontplooien en hun optimale levenskwaliteit kunnen realiseren.
Anders organiseren: wendbaar, verbindend en mensgericht
Anders organiseren betekent zorg en ondersteuning fundamenteel anders inrichten – binnen organisaties, tussen organisaties en op overheidsniveau. Niet langer organiseren in hokjes of domeinen, maar rond de persoon, met diens integrale en dynamische noden centraal.
Dat vraagt een wendbare inrichting van organisaties en netwerken die complexiteit omarmen en synergie bevorderen – vanuit gedeelde doelen, met passende besluitvorming, governance en ondersteunende processen. Het stelt ook de schaalvraag centraal: wat organiseer je best lokaal, bovenlokaal of regionaal? Niet elke actor hoeft alles te doen, maar iedereen draagt bij aan het geheel – in het belang van de persoon, niet van de organisatie.
Daarvoor is ook een krachtig en samenhangend beleidssysteem nodig, waarin wetgeving, financiering, informatiedeling en toezicht geïntegreerde zorg en ondersteuning stimuleren en faciliteren. Met een overheid die randvoorwaarden creëert, ruimte geeft en samenhangend gezondheidsbeleid voert – vanuit vertrouwen en partnerschap.
Kortom: anders organiseren betekent afstemmen in plaats van afbakenen, verbinden in plaats van versnipperen, en steeds vertrekken vanuit de optimale levenskwaliteit van mensen – niet vanuit het aanbod of het beleidssysteem.
Conclusie
Geïntegreerde zorg en ondersteuning is geen kant-en-klaar model dat je eenvoudig implementeert. Het is een fundamentele paradigmashift die begint bij onszelf: bij het loslaten van oude zekerheden en samen bouwen aan een gezondheidssysteem dat past bij de wereld van vandaag én morgen. Zodat iedereen de juiste zorg en ondersteuning krijgt op het juiste moment, op de juiste plaats door de juiste persoon.
Die transitie vraagt tijd, lef en leiderschap – op elk niveau: van praktijk tot beleid, van micro tot macro. Ze vraagt het vermogen om hokjes te overstijgen, verantwoordelijkheid te delen, en werkelijk te vertrekken vanuit wat mensen nodig hebben voor optimale levenskwaliteit. Het is geen gemakkelijke weg, maar wel een noodzakelijke. Want alleen door écht geïntegreerd te denken, handelen én organiseren, kunnen we zorg en ondersteuning realiseren die duurzaam, rechtvaardig en toekomstgericht is – voor iedereen.
Lees hier verder welke veranderingen een transitie precies inhoudt: Transitie in zorg en welzijn: hoe samen het systeem vernieuwen?
Klaar voor vernieuwing?
De transitie naar geïntegreerde zorg en ondersteuning is een complexe uitdaging. Wij gaan graag samen met jou op pad om denkkaders te doorbreken en noodzakelijke vernieuwingen waar te maken.
Schrijf je in voor onze nieuwsbrief, en ontvang elke maand een nieuwe dosis inspiratie in je inbox!
Woonzorgcentrum? Schrijf je in voor het Tubbe-organisatiemodel!
Dialoog en Diversiteit – Ontwerptraject cultuursensitieve organisatie
Interview met Jos de Blok van Buurtzorg Nederland
Digitalisering als katalysator voor geïntegreerde zorg en ondersteuning
Caruna – De burger aan het roer van de toekomst van de zorg
Van crisis naar vertrouwen: een nieuw begin voor teams en leiders
Transitie in zorg en welzijn: hoe samen het systeem vernieuwen?
Een aparte kijk op verandermanagement
Van huisartsenpraktijk naar interprofessioneel samenwerken
Gratis download – Netwerken in zorg en welzijn
Verslag van de Socius trefdag 2024: Welzijn en cultuur onlosmakelijk verbonden?
Groepsprocessen en groepsdynamiek in zorg en welzijn: Samen sterker
Rouwsensitief leiderschap: de sleutel tot een veerkrachtige en warme zorginstelling
Wat de gezondheidszorg in Ijsland ons kan leren
Project rond valpreventie vermindert valrisico voor bewoners van WZC Frederickxhof
Wie zorgt voor sterke netwerkorganisaties in zorg en welzijn?
Sensitief leiderschap: stil kunnen staan om als leider weer vooruit te gaan
Geïntegreerde zorg en ondersteuning:
de mens centraal, voorbij de hokjes
Zorg als fundament voor morgen: de inspiraties achter het Caruna-traject
Waarom tijd maken voor “Klassens Tid” in zorg en welzijn?
Strategische beleidsplanning: meer dan een plan op papier
Geïntegreerde zorg: het boek
De eerste Summer Academy van WhoCares? – Netwerken in zorg en welzijn
Eerste interfederale programma geïntegreerde zorg
Het lichaam als kompas: emotionele intelligentie en leiderschap
Leertraject netwerkcompetente zorgraden
Community Based Hospital: De toekomst voor regionale ziekenhuizen
Waarom rouwbewustzijn een gamechanger is voor jouw woonzorgcentrum
Kleinschalig genormaliseerd wonen in woonzorgcentra: dilemma’s en mogelijkheden
Sleutel mee aan de WhoCares? Summer Academy 2026
WhoCares?
coöperatieve vennootschap
Brussel:
Cellebroersstraat 16B – 1000 Brussel
Kantoor:
Maria Theresiastraat 123 – 3000 Leuven
WhoCares?
coöperatieve vennootschap
Brussel:
Cellebroersstraat 16B – 1000 Brussel
Kantoor:
Maria Theresiastraat 123 – 3000 Leuven